Как делается забор яйцеклеток
Пункция яичников при ЭКО

Лебедева Марина Юрьевна
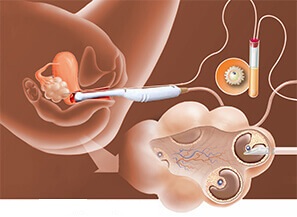
Для проведения оплодотворения вне тела матери по программе ЭКО необходимо получить материал – зрелую яйцеклетку. Для этого в медучреждении выполняется пункция яичников. Это второй этап ЭКО, проводимый после тщательной подготовки женщины, включающий в себя специальное обследование. Пункция проводится методом прокола и отсасывания жидкости, находящейся внутри фолликула, вместе с которой забирается яйцеклетка.
При пункции яичников длинной иглой под контролем УЗИ прокалывается стенка влагалища. Таким образом, игла добирается до яичника, прокалывает фолликул и извлекает его содержимое. Для визуального контроля используется трансвагинальная головка аппарата ультразвукового исследования. Вся процедура получения яйцеклеток занимает около двадцати минут. Она проводится под общей анестезией. В отдельных случаях используют местную анестезию, например, если есть противопоказание для общего наркоза.
Показания и противопоказания
Процедура пункции яичников назначается пациенткам, лечение бесплодия которых проводится с помощью экстракорпорального оплодотворения. Существует еще целых ряд несвязанных с ЭКО случаев, когда пункция нужна. Однако в рамках этой статьи они не будут рассмотрены как интересующие. Одним из условий получения яйцеклеток методом пункции является отсутствие противопоказаний этой процедуры.
Пункция яичников – это миниоперация, проводимая в операционной комнате с анестезиологическим и прочим оборудованием. Противопоказанием может быть недопустимость общего наркоза, аллергические реакции на используемые препараты, чрезмерное кистозное образование кисты яичника, заболевания, препятствующие проведению операции.
Подготовка к пункции
Получение яйцеклеток может производиться как для непосредственного оплодотворения, так и для забора генетического материала для криохранения. Размороженные яйцеклетки также используются для ЭКО. Вероятность успеха в этой программе повышается, если в оплодотворении участвует сразу несколько яйцеклеток.
Во время нормального менструального цикла в яичниках женщины созревает одна яйцеклетка. Чтобы одновременно получить сразу несколько ооцитов предварительно проводят гормональную симуляцию суперовуляции. Количество ооцитов, получаемых путем пункции, зависит от индивидуальных показаний пациентки, а также от избранного врачом протокола ЭКО. Репродуктивные способности женщин различаются. Они зависят от возраста, состояния здоровья, наследственных факторов. По-разному реагируют на женщин и гормональные инъекции. У некоторых одновременное созревание достаточного количества яйцеклеток не происходит.
Гормональные инъекции назначаются врачом. Используется комплекс препаратов, дозировка которых и режим введения описывается схемой стимуляции. Для каждой пациентки подбирается индивидуальная схема, предполагающая список препаратов и периоды их введения. При составлении схемы учитывается:
- возраст женщины,
- ее репродуктивные особенности и ресурсы,
- диагностированные причины бесплодия.
Период стимулирования суперовуляции длится от одной до трех недель. В некоторых случаях инъекции могут быть заменены на пероральные средства (таблетки).
Пункция яичников возможна до момента наступления естественной овуляции. Пик роста фолликулов оценивается при помощи УЗИ. Процедуру извлечения яйцеклеток (пункцию) назначают, когда доминантный фолликул достигает размера 16-20 миллиметров. Слишком большие фолликулы зачастую становятся кистами, но это не становится противопоказанием для пункции. Процедура получения яйцеклетки в таком случае остается стандартной. При пункции кисты снижается вероятность получения полноценной здоровой яйцеклетки. Но процент успешных пункций все же велик.
Врач-репродуктолог определяет время проведения пункции. Очень важно, особенно в случае кистозных фолликулов, определить его максимально точно. Для этого нужно периодически проводит ультразвуковое исследование и следить за ростом фолликулов, их реакцией на используемые гормональные препараты. Сравнивая результаты с прошлыми сканограммами, врач также определяет количество увеличивающихся в размере фолликулов. Перед пункцией пациентки проходят комплексное и специальное медицинское обследование, включающее в себя анализы крови, УЗИ, электрокардиограмму, осмотр терапевта. В обязательном порядке сдается анализ флоры влагалища и цервикального канала, мазок на исследование заболеваний передающихся половым путем.
За 3-4 дня до процедуры исключаются половые акты, посещение сауны, прием всех видов алкогольных напитков.
За 1-2 дня до назначения пункции пациентке нужно отказаться от продуктов, способствующих газообразованию в кишечнике. В основном это продукты с высоким содержанием клетчатки, а также сладости. За три-четыре часа перед процедурой отменяется питье воды и любых жидкостей.
Как происходит операция
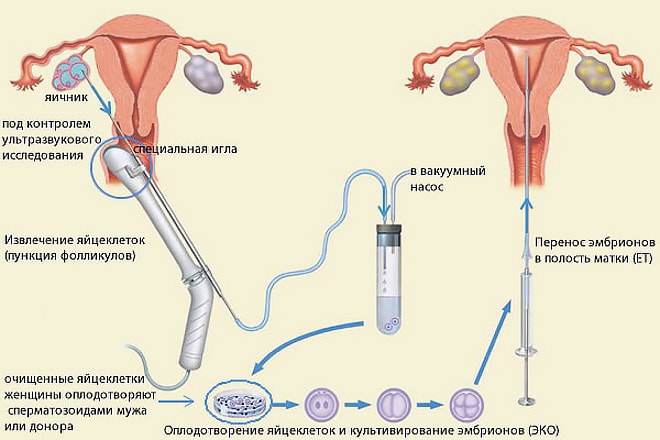
Общая анестезия, используемая при пункции фолликулов, гарантирует отсутствие каких-либо ощущений. Правильнее, если пациентка будет воспринимать эту операцию, не как хирургическую, а как кратковременную манипуляцию, чем она собственно и является. Никаких разрезов и швов после нее не остается. Общий наркоз в данном случае необходим для отключения двигательных и рефлекторных функций пациентки, которые могут помешать точности попадания иглой в ооцит. Для пациенток процедура выглядит как погружение в анестезию и выход из нее. Сама операция длится 10-20 минут, во время которых врач вводит трансвагинальную пару (головку аппарата УЗИ и иглу-манипулятор), производит прокол и извлечение содержимого фолликулов.
В стандартной практике врачи пытаются получить сразу много яйцеклеток, которые могут быть оплодотворены и заморожены уже на стадии эмбриона. Наличие нескольких оплодотворенных яйцеклеток многократно увеличивает успех ЭКО, поскольку не каждая трансплантация заканчивается беременностью. Если понадобятся повторные попытки, то используются ранее замороженные эмбрионы и повторная пункция не нужна.
Послеоперационный период и восстановление
 Женщинам, которым предстоит процедура отбора ооцитов, не стоит беспокоиться. Не стоит бояться и болевых ощущений, поскольку максимум, что ощущается, – это введение анестезиологом катетера в вену. Выход из состояния наркоза происходит несколько часов, которых пациентка проводит в клинике. На этом этапе ощущается рассеянное внимание, слабость, легкое головокружение. Эти расстройства быстро проходят, поэтому пациентка обычно отправляется домой. Рекомендуется сопровождение родственников или близких, поскольку в крови еще присутствуют препараты наркоза, а под их воздействием запрещается управление автомобилем.
Женщинам, которым предстоит процедура отбора ооцитов, не стоит беспокоиться. Не стоит бояться и болевых ощущений, поскольку максимум, что ощущается, – это введение анестезиологом катетера в вену. Выход из состояния наркоза происходит несколько часов, которых пациентка проводит в клинике. На этом этапе ощущается рассеянное внимание, слабость, легкое головокружение. Эти расстройства быстро проходят, поэтому пациентка обычно отправляется домой. Рекомендуется сопровождение родственников или близких, поскольку в крови еще присутствуют препараты наркоза, а под их воздействием запрещается управление автомобилем.
Манипуляции при получении яйцеклеток малотравматичны, поэтому серьезных болевых ощущений в послеоперационный период чаще всего нет. Могут быть тянущие боли при движении, небольшие следы крови на белье. Лечащий врач может назначить обезболивающие и противовоспалительные препараты в первое время.
Осложнения после пункции встречаются очень редко. Но все же, если пациентка ощущает сильные боли внизу живота, вестибулярные расстройства, чрезмерную слабость, – необходимо срочно обратиться к врачу. Чаще всего это симптомы внутреннего кровотечения. Соблюдение всех правил проведения данной процедуры сводят вероятность такого осложнении к очень низкой.
После пункции в течение первых нескольких дней у пациенток возможна гиперстимуляция яичников. Этот синдром сопровождается тошнотой, болевой чувствительностью внизу живота, вздутием. В отдельных случаях организм реагирует рвотой, задержками мочеиспускания, запорами или диареей. О наличии таких симптомов необходимо сообщить врачу.
Первые сутки после операции пациентке рекомендуется провести лежа. Лучше всего поспать, не заниматься домашней работой, не поднимать ничего, нагибаться лишний раз.
Что делают с извлеченными яйцеклетками?
При помощи микроскопа в жидком содержании фолликулов находят яйцеклетки, отмывают и переносят в чашку Петри с подготовленной питательной средой. Помещенные в инкубатор, они будут ожидать скорого оплодотворения сперматозоидами. В зависимости от выбранного метода в дальнейшем производят оплодотворение invitro (в стекле) или ИКСИ (интроцитоплазмическая инъекция сперматозоидов). Эмбрионы культивируются в лабораторных условиях.
Культивация длится от двух до пяти дней, после чего один или пара эмбрионов трансплантируются в матку, а остальные (если они есть) подвергаются криоконсервации и могут быть использованы в дальнейшем. Это означает, что уже всего через несколько дней после пункции пациентке предстоит еще одна процедура – перенос эмбриона в матку.
Ответы на популярные вопросы
Можно ли есть или пить перед пункцией яичников?
Если пункция проводится под наркозом, то ни есть, ни пить в день пункции нельзя.
Как проходит процедура ЭКО?
Экстракорпоральное оплодотворение – это метод, позволяющий бесплодным парам стать родителями. Процедуру завершает перенос эмбриона, полученного вне организма женщины, в матку. Перед оплодотворением яйцеклеток их необходимо получить из яичника.
Забор яйцеклетки для ЭКО происходит путем прокола фолликулов и аспирации (высасывания) содержимого. Полученные таким образом женские половые летки (т.н. ооциты, яйцеклетки) осматриваются, культивируются (помещаются в питательный раствор в инкубатор) и затем оплодотворяются.
Этапы процедуры забора яйцеклетки
Процедура требует некоторой подготовки пациентки. Требуется пройти все необходимые обследования, сдать анализы и проконсультироваться у всех специалистов. За 3 дня до того, как происходит забор яйцеклетки, рекомендуется:
- Исключить продукты, вызывающие брожение в кишечнике.
- Сократить острую и соленую пищу в рационе.
- Воздержаться от половых контактов.
Перед процедурой, за 34-36 часов, пациентке вводят гормон ХГЧ, который ускорит созревание фолликулов.
Получение ооцитов проводится с применением обезболивания. Пункция яичников производится через влагалище под ультразвуковым контролем. Игла для аспирации содержимого фолликулов крепится к датчику ультразвука; полученная жидкость передается эмбриологу. Данную манипуляцию можно проводить в условиях дневного стационара, она занимает около 30 минут. После процедуры на теле не остается рубцов или шрамов, переносится манипуляция хорошо и, обычно, не вызывает дискомфорта. Время пребывания в дневном стационаре клиники – 2-2,5 часа.
После того, как яйцеклетки получены, супруг сдает сперму. Эмбриолог оценивает ее качество и готовит к оплодотворению. Зрелые подготовленные яйцеклетки помещаются в питательную среду вместе со сперматозоидами. Далее один из них проникает в ооцит, как и в естественных условиях. В некоторых случаях проводится искусственное введение тела сперматозоида в яйцеклетку – т.н. ИКСИ. Оплодотворенные клетки помещаются в инкубатор.
Через 18 часов после манипуляции проводится проверка и анализ результата. Признаки успешного оплодотворения проявляются в 50 – 100% случаев, показатель зависит от зрелости сперматозоидов и ооцитов, а также качества работы эмбриолога, проводящего процедуру
После проведения женщина пункции яичников может вернуться домой, врач-репродуктолог дает рекомендации для дальнейших действий и советы по восстановлению. В течение всего периода культивации эмбрионов лечащий врач консультирует пациентку по поводу времени переноса эмбриона в матку. Пункция яичников является отработанной (рутинной) и безболезненной процедурой, хотя всегда требует от врача совершенного знания анатомии, совершенной техники проведения и терпения.
После процедуры возможны:
- слабость и головокружение, небольшое повышение температуры;
- незначительное снижение артериального давления;
- учащение сердцебиения;
- боли внизу живота.
Симптомы могут наблюдаться в раннем периоде, сразу после манипуляции. В случае ухудшения состояния требуется немедленно сообщить врачу. В нашей клинике каждая пациентка, прошедшая процедуру пункции яичников, получает личный телефон лечащего врача для экстренной связи.
Получение яйцеклеток в естественном цикле
Получение яйцеклеток в естественном цикле – это разновидность процедуры ЭКО, при котором ооцит созревает самостоятельно, в обычном менструальном цикле. Это позволяет избежать негативных результатов гормональной стимуляции и снизить расходы. Но, к сожалению, низкая эффективность этого метода вынуждает применять его только в тех случаях, когда стимуляция яичников либо невозможна, либо неэффективна.
- О клинике
- Генкод (NEW)
- Новости
- Наши результаты
- Специалисты
- Хотите знать?
- Сколько стоит ЭКО?
- Наши дети
- Виртуальная экскурсия
- Подсчёт частоты наступления беременности
- Что и как мы лечим
- Требования к донорам
- Специалистам
- Словарь терминов
- Колонка юриста
- ЭКО в Тамбове
- ЭКО в Орле
Скидка 50% на первичный прием репродуктолога
Заполнив анкету для будущих родителей, вы сэкономите время врача на первичном приеме, поэтому он будет для вас стоить 50% от обычной цены.
Как делают ЭКО сегодня: подробности короткого протокола ЭКО
Сколько яйцеклеток забирают для ЭКО и сколько эмбрионов пересаживают
 Елена Березовская акушер-гинеколог, учредитель и руководитель Международной академии здоровой жизни (International Academy of Healthy Life) г. Торонто, Канада, автор книг о женском здоровье
Елена Березовская акушер-гинеколог, учредитель и руководитель Международной академии здоровой жизни (International Academy of Healthy Life) г. Торонто, Канада, автор книг о женском здоровье
- Стимуляция овуляции – получение роста фолликулов
- Забор яйцеклеток
- Подготовка эндометрия к переносу эмбрионов
- Оплодотворение яйцеклеток
- Перенос эмбрионов в полость матки
- Старые методы поддержки прогестероном после переноса эмбрионов
- Как выглядит поддержка прогестероном после ЭКО сегодня
ЭКО проводится в несколько этапов, которые обычно называют протоколом ЭКО. Когда женщина “входит в протокол” или “начинает протокол”, это означает, что она начала принимать лекарственные препараты для получения в дальнейшем яйцеклеток и подготовки эндометрия к пересадке эмбрионов.

При длинных протоколах ЭКО может быть начата особая подготовка яичников, то есть подавление их функции гормональными контрацептивами, реже — другими лекарствами, чтобы при гиперстимуляции начался одновременно рост большего количества фолликулов.
Стимуляция овуляции – получение роста фолликулов
Если целью обычной стимуляции яичников является получение 1–2 созревших яйцеклеток, то для ЭКО необходимо их намного больше, потому что почти 75% полученного материала окажется бракованным.
В идеале для успешного ЭКО необходимо, чтобы в каждом яичнике созрело не меньше 8–10 фолликулов. Чем старше женщина, тем труднее получить хорошую реакцию яичников на стимуляцию. Поврежденные из-за оперативных вмешательств яичники тоже реагируют на стимуляцию плохо. Этот этап ЭКО сопровождается применением разных видов лекарств.
Оценка овариального резерва позволяет подобрать необходимый протокол с индивидуальным подходом. Длительный период времени оценка яичникового резерва перед ЭКО проводилась двумя методами: подсчетом антральных фолликулов (размерами 2–10 мм) и определением уровня АМГ.
У женщин, страдающих СПКЯ, УЗИ-картина яичников и уровень АМГ значительно отличаются. Новые диагностические критерии СПКЯ предполагают наличие больше 24 фолликулов таких размеров в каждом яичнике, а АМГ должен быть значительно повышен. Однако такая картина не отражает наличия хорошего овариального резерва. Кроме того, чем больше нарушение цикла (длинные ановуляторные циклы), тем больше фолликулов можно наблюдать на УЗИ и тем выше АМГ даже по сравнению с теми женщинами, которые имеют периодические овуляции на фоне СПКЯ.
Найдена также зависимость между количеством антральных фолликулов, АМГ и весом женщины, уровнем ЛГ, продолжительностью менструального цикла.
Забор яйцеклеток
Получение фолликулов с яйцеклетками (10–18) является инвазивной процедурой с риском повреждения органов малого таза, в том числе яичников. При этом отсасываются созревшие фолликулы, то есть яичниковая ткань. В прошлом получение фолликулов могли проводить путем лапароскопии. Сейчас эту процедуру проводят через задний свод влагалища.
Не так давно был опубликован сравнительный анализ шведского исследования, в которое были включены почти 40 000 женщин, проходивших через ЭКО в течение 2007–2014 годов. Средний возраст женщин был 34 года, 6,5% родили детей с помощью ЭКО раньше, у 48,6% проводилось ЭКО с ИКСИ. Среднее количество ооцитов, полученных для процедуры, было 9.
Рождение живых детей составляло 30,3%, а среднее количество свежих ооцитов (без замораживания эмбрионов) составило 11. Рождение живых детей увеличивается до 45,8% при получении 20 яйцеклеток одновременно.
Сравнив эти и другие важные показатели исследования, ученые пришли к выводу, что оптимальное количество ооцитов для ЭКО — 18 без высокого риска развития СГСЯ.
Рождение живых детей после получения эмбрионов и их замораживания не зависело от количества полученных с помощью одной аспирации яйцеклеток. Таким образом, важным фактором является метод ЭКО — со свежими или замороженными эмбрионами проводится операция.
Подготовка эндометрия к переносу эмбрионов
Проводится одновременно при гиперстимуляции яичников или отдельно перед переносом ранее замороженных эмбрионов. Этот этап ЭКО тоже сопровождается применением ряда лекарственных препаратов. В прошлом проводилось гистероскопическое искусственное приготовление эндометрия (царапины), но оказалось, что такая методика не улучшает исход ЭКО, к тому же может привести к ухудшению качества эндометрия. Сейчас этого не делают.
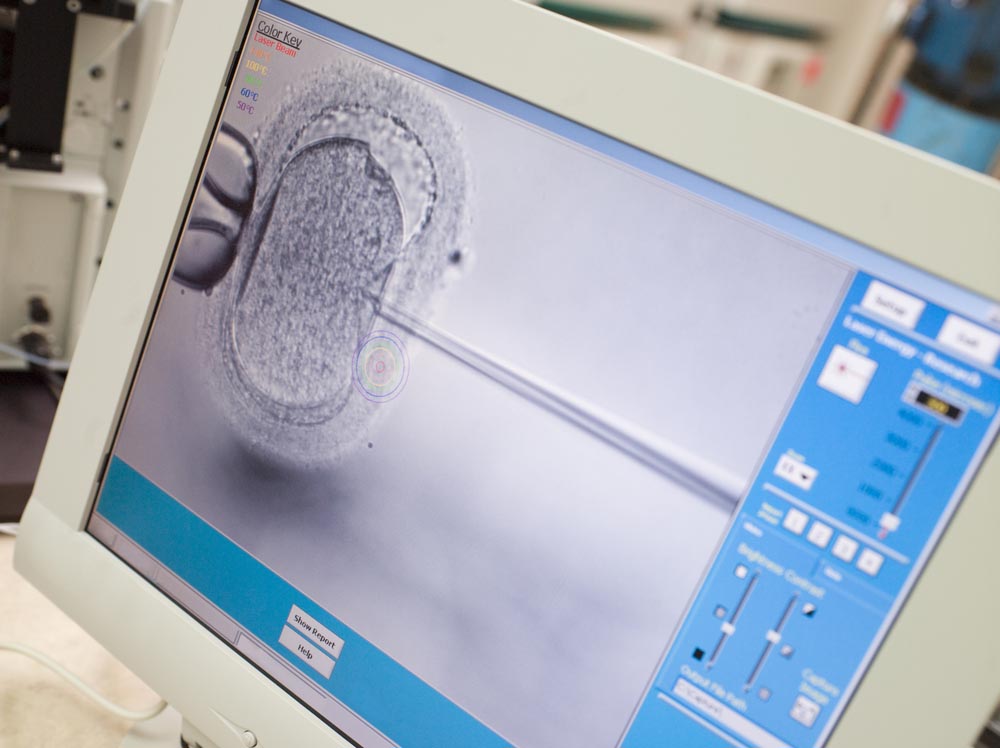
Оплодотворение яйцеклеток
На медицинском языке обозначается термином “фертилизация” — это суть экстракорпорального оплодотворения, и она проводится в лабораторных условиях.
ЭКО проводится в несколько этапов, начиная со стимуляции овуляции и заканчивая поддерживающей гормональной терапией уже наступившей беременности.
Перенос эмбрионов в полость матки
Считается инвазивной процедурой, хотя по сравнению с другими вмешательствами это кратковременная процедура, поэтому переносится легко. Не так давно в полость матки переносили по несколько эмбрионов, что ухудшало исход ЭКО, поэтому большинство репродуктологов стали переносить по одному эмбриону, что улучшило показатели. Но дебаты об оптимальном количестве эмбрионов для переноса все еще продолжаются.
Старые методы поддержки прогестероном после переноса эмбрионов
Поддерживающая терапия в недавнем прошлом была довольно агрессивной несмотря на то, что длительный период времени первые ЭКО проводились без всякой гормональной поддержки.
Поскольку при ЭКО забирают фолликулы, развитие желтых тел не наблюдается. Но созревание слишком большого количества фолликулов и лютеинизация тех, которые не были забраны для ЭКО, приводит к слишком высокому уровню стероидных гормонов, в частности прогестерона, который автоматически подавляет выработку лютеинизирующего гормона гипофизом. Это, с одной стороны, приводит к преждевременной лютеинизации фолликулов, с другой — подавляет выработку прогестерона.
Тем не менее в 1990-х годах женщинам после ЭКО начали вводить масляные растворы прогестерона вплоть до 16 недель. Это были болезненные инъекции, и они требовали терпеливого хождения женщин в лечебные учреждения для введения гормонов, порой 2 раза в сутки. Таблетированные формы прогестерона оказались совершенно неэффективными.
Когда наступило большее понимание роли прогестерона желтого тела, поддерживающую терапию начали использовать не больше 8 недель, переходя на влагалищные формы введения прогестерона. Комбинация инъекций с влагалищными формами введения прогестерона использовалась очень редко.
Потом гормональная терапия была рекомендована до стабильного роста ХГЧ, что наблюдалось на 5-й неделе беременности, или появления на УЗИ эмбриона с сердцебиением, что можно было увидеть на 6-й неделе.
Как выглядит поддержка прогестероном после ЭКО сегодня
Современные протоколы ЭКО, практически все без исключения, включают 15 дней гормональной поддержки влагалищными формами введения прогестерона. Как только начинается имплантация, плодное яйцо начинает вырабатывать собственный прогестерон.
Функция желтого тела яичника постепенно угасает с 4–5-й недели беременности (спустя 2–3 недели после переноса эмбриона) и к 7–8-й неделе перестает функционировать. В этот период происходит так называемый лютео-плацентарный сдвиг выработки прогестерона, когда хорион/трофобласт плодного яйца берет на себя выработку прогестерона полностью, становясь независимым от прогестерона матери. Здоровому эмбриону не нужен дополнительный прогестерон, тем более, что он его использовать не будет.
Поддержка прогестероном после ЭКО (и чаще всего, если ЭКО проводилось в том же цикле, что и стимуляция) улучшает исход ЭКО. Более продолжительный прием прогестерона при подтверждении прогрессирующей беременности пользы или преимущества не имеет. Комбинация разных форм прогестерона и передозировка гормона не рекомендованы после использования репродуктивных технологий.
Схем отмены прогестерона не существует и никогда не существовало. Постепенное снижение дозы прогестерона — это выдумка врачей, основанная на отсутствии у них знаний о роли прогестерона в прогрессе беременности.
Другие медикаменты (таблетированный эстроген, ХГЧ, агонисты GhRH, гепарин, аспирин, витамин D, другие витамины, различные БАДы) как поддерживающая терапия после ЭКО в современной репродуктивной медицине не используются, так как имеют эффект плацебо.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Процедура забора яйцеклеток
Первым этапом подготовки к экстракорпоральному оплодотворению является стимуляция суперовуляции. В женском организме в течение одного цикла созревает один фолликул. Для того, чтобы процедура ЭКО прошла успешно, их требуется не меньше 5-6. С помощью гормональных лекарств происходит стимуляция роста фолликулов. На определенной стадии готовности, которая отслеживается врачом, производится процедура забора яйцеклеток из фолликул для последующей имплантации яйцеклетки в матке, точнее, не яйцеклетки, а уже жизнеспособного эмбриона.
Как происходит забор яйцеклеток?
Забор яйцеклетки представляет собой не самую приятную манипуляцию.
Так процедура забора яйцеклетки выполняется спустя 34-36 часов после использования специальных гормональных препаратов ХГЧ. Это именно столько времени, сколько яйцеклетка идет до матки.
По этой причине приехать в медицинское учреждение необходимо обязательно в точно назначенное время, поскольку может случиться естественная овуляция, и окажется яйцеклетка в матке. В таком случае проведение манипуляции будет невозможным.
Лучше заранее приехать в клинику, хоть бы за полчаса до назначенного времени забора яйцеклетки, чтобы пройти кардиограмму и поговорить с анестезиологом о возможном возникновении аллергии. Следует рассказать доктору о приеме каких-либо лекарственных препаратов и наличии проблем в самочувствии.
В процедуре забора яйцеклетки не следует принимать еду, пить и даже жевать жевательную резинку. Иначе наркоз может вызвать некоторые осложнения.
Под ультразвуковым контролем через влагалище врач проводит пункцию яичников и забор яйцеклетки. Никаких разрезов и ран, конечно же, не остается на теле. Тонкой специально предназначенной для этого иглой, которая присоединена к датчику УЗИ, он протыкает каждый фолликул. Забирает всю жидкость вместе с яйцеклеткой.
Процедура забора яйцеклетки проводится с анестезией и занимает от 10 минут до получаса.
Эмбриологами отделяются яйцеклетки (ооциты) от жидкости и крови и помещаются в специальный раствор. До момента оплодотворения и имплантации яйцеклетки будут содержаться в специально предназначенном для этого инкубаторе.
Если оплодотворение будет проводиться спермой мужа, тогда ему необходимо явиться точно в назначенный срок. За три-пять суток до сдачи семенной жидкости следует придерживаться полного полового воздержания, отказаться от потребления спиртного, копченой и острой пищи, принятия горячих ванн, посещений бани и сауны.
Спустя 1-2 часа после процедуры забора яйцеклеток у врача уже имеется информация о количестве полученных ооцитов. Он и определит дальнейшую дату следующего приема, на котором будет осуществляться перенос яйцеклетки, оплодотворенной сперматозоидом.
После забора яйцеклетки женщина может ощущать некоторую слабость и слабое головокружение. По этой причине пациентки наблюдается в медучреждении не меньше 1-2 часов, потому они могут идти домой.
Нормальным явлением после забора яйцеклетки считаются тянущие болевые ощущения внизу живота и небольшие кровянистые выделения. После процедуры следует посоветоваться со специалистом о том, какие препараты можно использовать для дальнейшего обезболивания. Обычно используют нестероидные спазмолитики, а также противовоспалительные средства.
Нужно особо обратить внимание на свое самочувствие после процедуры забора яйцеклетки в течение хотя бы суток. Если проявляется сильная слабость, головокружения или даже потеря сознания, резкое падение артериального давления и учащенное сердцебиения, кровотечения или усиливающиеся болевые ощущения внизу живота, то необходимо в срочном порядке обращаться за медицинской помощью.
Соблюдение всех врачебных требований и верное поведение обоих партнеров повышает шансы на успешное проведение последующего переноса яйцеклетки в процедуры ЭКО в общем. Дальше специалисты осуществляют оплодотворение яйцеклетки сперматозоидом.
После оплодотворения наступает следующий важный этап – имплантация яйцеклетки (эмбриона). Если говорить простыми словами, происходит перенос яйцеклетки оплодотворенной и ее прикрепление к стенке матки.
Когда яйцеклетка прикрепляется к матке?
Обычно от момента оплодотворения до имплантации яйцеклетки проходит примерно от 7 до 10 суток, если считать от наступления овуляции. Для прикрепления яйцеклетки к матке она имеет защитную блестящую оболочку. Для фиксации к стенке сбрасывается оболочка, яйцеклетка прикрепляется внутренней поверхностью, образуя трофобласт. Ворсинки трофобласта погружаются глубоко в стенку матки для максимально прочного закрепления.
Внедрение яйцеклетки в матку может произойти лишь при отсутствии у эмбриона дефектов развития. Далее распознается эмбрион, и беременность продолжается.
Если же у зародыша имеется генетическая деформация, то на данном этапе происходит отторжение яйцеклетки. В таком случае беременность не наступает.
На какой день прикрепляется яйцеклетка?
В среднем перенос яйцеклетки продолжается 40 часов, после чего наступает период развития.
Бывает и так, что блестящая оболочка является слишком толстой. В таком случае яйцеклетка не может прикрепиться. Чаще такое явление происходит у женщин после сорокалетнего возраста. Для нормального переноса яйцеклетки необходимо наличие определенного уровня в крови прогестерона, которым осуществляется стимуляция роста эндометрия в последующем. Имплантация яйцеклетки к стенке матки после экстракорпорального оплодотворения зачастую бывает поздней.
По времени пересадки яйцеклетки имплантация бывает:
 | поздней, она наступает спустя 10 дней после момента овуляции. Если же через указанный срок не появляются признаки беременности, необходимо сделать УЗИ для выяснения, почему отсутствует пересадка яйцеклетки; |
 | ранней – она наступает спустя 6-7 дней. |
Поздняя имплантация является характерной для эмбрионов после экстракорпорального оплодотворения, так как требуется большее количество времени для нормальной адаптации в организме. Такой поздний перенос яйцеклетки после ЭКО продолжается около 2-3 дней.
После пересадки яйцеклетки эндометрий трансформируется с дальнейшим образованием децидуальных клеток, участвующих в образовании плаценты. В крови женщины повышается уровень ХГЧ.
Условия, нужные для имплантации яйцеклетки:
Слизистая матки должна иметь толщину не более 13 миллиметров.
В стенки матки должны иметь достаточное количество необходимых питательных веществ и элементов.
Уровень прогестерона превышает норму. Прогестероном задерживается менструация, он также способствует нормальному развитию эмбриона.
Какие признаки имплантации яйцеклетки?
Большинство пациенток, участвующих в программе экстракорпорального оплодотворения, уточняют у врачей: «Возможно ли ощутить имплантацию эмбриона? Каковы признаки имплантации яйцеклетки?» Так как процесс перенося яйцеклетки длится около 3 дней, то за этот период времени могут появиться следующие симптомы:
Выделения коричневого цвета, которые в случае переноса яйцеклетки являются вариантом нормы. Если появляются другие выделения, в особенности кровянистые и длительные, необходимо обратиться в экстренном порядке к лечащему врачу.
Боли при имплантации яйцеклетки носят тянущий характер.
Может появиться легкая тошнота.
Появление металлического привкуса во рту.
Температура тела при пересадке яйцеклетки может повышаться до субфебрильных цифр.
Появляется эмоциональная лабильность и некоторая раздражительность.
Признаки имплантации яйцеклетки в матку подобны признакам ранних сроков беременности.
Почему происходит отторжение эмбриона? Причины:
Наличие у эмбриона генетических дефектов.
Слишком толстой является блестящая оболочка яйцеклетки, что препятствует прикреплению.
Наличие врожденных аномалий развития.
Экстракорпоральное оплодотворение и имплантация яйцеклетки
День переноса яйцеклетки выбирается с учетом готовности женщины и степени зрелости эмбрионов. Обычно перед пересадкой эмбрионы культивируют на протяжении 2-5 дней. Наиболее оправданной, с точки зрения приживаемости, считается имплантация трехдневных дневных эмбрионов (в данном случае приживаемость около 40 процентов) и имплантация пятидневных эмбрионов (примерно 50 процентов). Врачи-эмбриологи обычно следуют такому правилу: перенос яйцеклеток и их имплантация выполняются на третий день, если к тому моменту уже имеется не меньше 5 эмбрионов, или переносятся пятидневные эмбрионы, когда на третий день имеется не меньше 5 эмбрионов. Перенос трехдневных эмбрионов является наиболее эффективным.
После того, как были проведены оплодотворение и культивирование, пересадка яйцеклеток и их дальнейшая имплантация производится спустя 1-3 дня. Процедура переноса не нуждается в анестезии. С помощью специального катетера в полость матки врач вводи эмбрионов для повышения вероятности успешного исхода имплантации.
Российский центр доноров ооцитов предлагает широкий выбор доноров женщинам, нуждающимся в лечении бесплодия с применением донорских яйцеклеток. Обращайтесь к вам – и мы обязательно вам поможем!



